Parodontologie /Parodontose /Parodontitis /Periimplantitis Hannover
Parodontitis ist eine bakteriell bedingte Entzündung des Zahnhalteapparates.
Wenn sich aufgrund unzureichender Mundhygiene Beläge besonders an bestimmten Stellen des Zahnes sammeln und nicht rechtzeitig entfernt werden, siedeln sich dort Bakterien an.
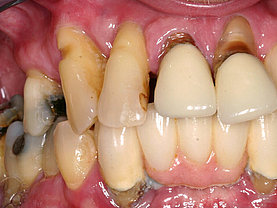
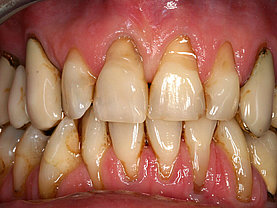
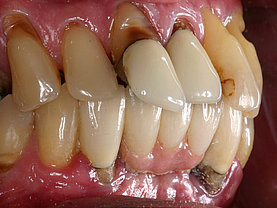
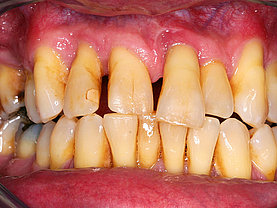
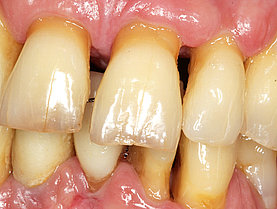
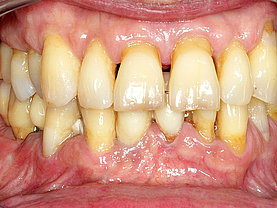
Diese Bakterien verursachen durch deren Stoffwechselendprodukte (Exotoxine) Knochenabbau und damit ein Zurückweichen des Zahnfleisches was durch den Knochenrückzug begründet ist. Als Ergebnis kann man immer mehr zwischen den Zähnen durchsehen weil das Zahnfleisch fehlt (siehe auch Menuepunkt: Schwarze Dreiecke - black triangles).
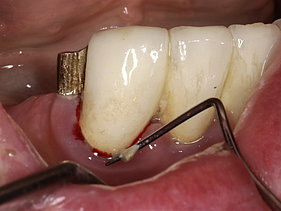
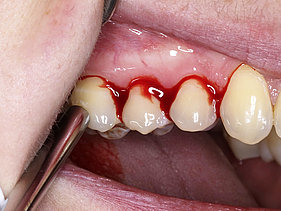
Erstes Anzeichen für eine beginnende entzündliche Parodontalerkrankung ist das Zahnfleischbluten. Mit Hilfe von Prüfsonden entdeckt der Parodontologe sofort: es tritt ein „bleeding on probe“ auf und das Gewebe ist angeschwollen und rötlich verändert.
Man unterscheidet auch in der Mundflora zwischen physiologischen und pathogenen Bakterien.
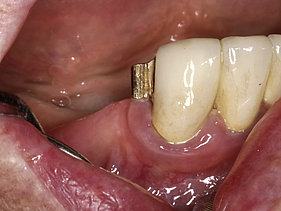
Parodontal pathogene Bakterien verursachen bei genetischer oder/und individueller immunologischer Situation und bei für sie günstigen Bedingungen (Nahrungsangebot > Beläge) auf der Grundlage des Biofilms im Zahnfleischsulkus/in der Zahnfleischtasche zuerst eine reversible Entzündung der Weichgewebe am natürlichen Zahn (Gingivitis) {Loe 1965} bzw. am Implantat eine Perimukositis (Peri-Mukositis) {Juncker 2016}. Werden die Ursachen für diese Entzündung der Weichgewebe nicht beseitigt entwickelt sich daraus bedingt durch Ausscheidungsprodukte (Exotoxine) der Bakterien eine Erkrankung des umgebenden Knochens, am natürlichen Zahn eine Parodontitis, am Implantat eine Periimplantitis (Peri- Implantitis).
Aus dem physiologischen Sulkus (max. 3mm tiefe Sondierung) entsteht dann durch Knochenabbau/Knochenverlust eine Tasche. Besonders dort sammeln sich nun zukünftig immer weitere Beläge die nach dem Essen entstehen an. Diese ermöglichen bestimmten Parodontitis/Periimplantitis verursachenden Bakterien sich dort anzusiedeln und durch deren Ausscheidungsprodukte anfänglichen und dann kontinuierlich weiter zunehmenden Knochenabbau zu bewirken.
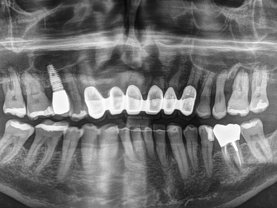
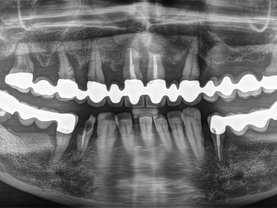
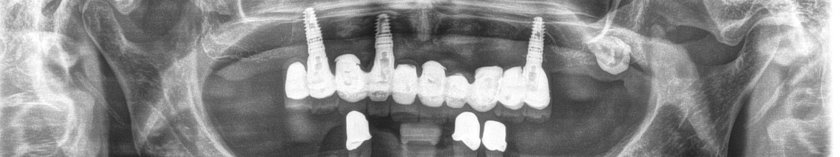
Röntgenaufnahme: Parodontitis und Periimplantitis in einem Mund zusammen auftretend- massiver Knochenabbau an natürlichen Zähnen und den Implantaten
Video: Pathogener Befund eines Taschenabstrichs – 1000fach vergrößert
Auf Dauer führt das zu Zahnlockerung/Implantatlockerung und ohne sinnvolle/geeignete Therapie zu Zahnverlust/Implantatverlust. Anfangs sieht man diesen Knochenabbau selbst leider nicht, weil das Zahnfleisch von außen bedingt durch eine einhergehende Schwellung oft ausreichend hohes Attachment vortäuscht. Erst wenn der Knochenabbau weit fortgeschritten ist und die Zähne/Implantate sich zu lockern anfangen, bemerken die Patienten, dass etwas nicht stimmt. Oft treten erst in diesem Endstadium der Parodontitis/Periimplantitis stärkere Schmerzen und eitrige Schwellungen auf. Dann ist der betreffende Zahn/das Implantat aber oft noch nur sehr schwer zu erhalten.
Periimplantitis ist wie oben erklärt zu vergleichen mit der Parodontitis der natürlichen Zähne. Durch das Spreading (ausbreiten) der pathogenen Bakterien über den Blutstrom entstehen verschiedene oft schwerwiegende Erkrankungen im Körper und den Organen. So fördert Parodontitis über systemische Entzündungsausbreitung die Entwicklung endothelialer Dysfunktion und zum Beispiel Arteriosklerose (weitere Informationen unter: News / Former News)
- Bekommen Zahnimplantate schneller Periimplantitis als Zähne Parodontitis?
Ja. Das liegt besonders daran, dass die von der Natur eingerichtete Barriere gegen Erkrankung verursachende Beläge/Bakterien am natürlichen Zahn durch einen sogenannten horizontalen und vertikalen Faserapparat eingerichtet ist. Am Implantat existiert nur ein vertikaler Faserapparat und im Gegensatz zur biologischen Breite des natürlichen Zahnes das Vorhandensein eines langen Saumepithels {Berglundh et Lindhe 1999, Bennani 2008}. - Das Zahnfleisch des natürlichen Zahnes ist durch die Fasern des Zahnhalteapparates (Parodont) fest mit der Zahnoberfläche verwachsen und es gibt im Parodont viele Abwehrzellen, die pathogene Bakterien bekämpfen. Das Zahnfleisch rund um das Implantat ist aber nicht mit der Implantatoberfläche verwachsen, sondern liegt nur auf der Titanoberfläche auf und es fehlt (s.o.) bei Implantaten die zahnwurzelbedeckende Faserhaut mit ihren Abwehrmechanismen als Schutzhülle zum Knochen. Dadurch kommt es bei einer Infektion sehr viel leichter und schneller zu einem Abbau des Kieferknochens um die Implantate herum.
- Können Implantate bei Patienten mit Parodontitis eingesetzt werden?
Grundsätzlich lassen sich Implantate auch bei Parodontitis-Patienten einsetzen. Aber es ist entscheidend, dass folgende Gesichtspunkte beachtet werden:
- Die Parodontitis muss unbedingt vor dem Einbringen der Implantate effektiv ausbehandelt worden sein, da die Infektion sonst auf die neuen Implantate übergreifen kann. Da Implantate weniger resistent gegen diese Art der Entzündungen sind (s.o.), gehen sie viel schneller wegen entzündlich bedingtem Knochenabbau verloren als natürliche Zähne.
- Die Mundhygiene des Patienten muss effizient verändert werden, um Periimplantitis zu verhindern.
- Bei Patienten, die früher parodontal erkrankt waren und Zahnimplantate bekommen sollen, muss eine unterstützende Parodontitis/Periimplantitis/Prophylaxe-Therapie (UPT = Nachsorgebehandlung) regelmäßig und bezüglich des Zeitintervalls einzelfallabhängig durchgeführt werden, um einer erneuten Erkrankung/Infektion vorzubeugen.
In manchen Fällen ist nach eingehender Vorbehandlung und Analyse der Bakterienkulturen auch eine Full-mouth Disinfection (FMD Behandlung) oder eine One-stage Full-mouth Disinfection (OSFMD Behandlung) angezeigt. Näheres dazu erläutern wir im Indikationsfall.
Spezialist Parodontologie/ Spezialist Implantologie
Wo finde ich Parodontologie-Spezialisten?
Für die Behandlung der Parodontitis besonders vor der Implantation und für die intensive parodontale Nachbehandlung gibt es Parodontologie-Spezialisten. Diese werden im Masterstudiengang der Deutschen Gesellschaft für Parodontologie (DGParo) ausgebildet und haben eine mehrjährige Ausbildung mit Abschlussprüfung und umfangreicher wissenschaftlicher Arbeit absolviert, um besonders bei fortgeschrittenem Knochenabbau um die Zähne herum zu helfen und das Auftreten von Infektionen bei Zahnimplantaten zu verhindern.
Das gilt auch im Falle einer Periimplantitis für die Spezialisten der Universitäten/universitären Gesellschaften wie der DUK, DGZI, DGOI, DGI, BDIZ.